Pragmatisch stappenplan voor behandeling jeuk bij dialysepatiënten, 2023
Autorisatiedatum: 23-05-2023
Terug naar het richtlijnenoverzicht
Terug naar het richtlijnenoverzicht
Gebaseerd op onderstaande literatuur:
De richtlijn bevat aanbevelingen van algemene aard. Het is mogelijk dat in een individueel geval deze aanbevelingen niet van toepassing zijn. Het is de verantwoordelijkheid van de behandelend arts te beoordelen of de richtlijn in de praktijk toepasbaar is. Er kunnen zich feiten of omstandigheden voordoen waardoor, in het belang van een goede zorg voor de patiënt, van een richtlijn moet worden afgeweken.
Auteurs:
Verantwoordelijk lid van de Richtlijnencommissie NFN:
Geen belangenverstrengeling
Chronische, gegeneraliseerde jeuk zonder primaire huidafwijkingen is bij dialysepatiënten een frequent voorkomend en onderschat probleem (Verdusco, Kidney Int Rep 2020). In de recente analyse van de lange termijn follow-up van de Nederlandse prospectieve NECOSAD cohort studie (Lengton, NDT 2022) rapporteerde circa 50% van de patiënten milde/matige jeuk en 20% zelfs ernstige/extreme jeuk. Gemiddeld kwam jeuk wat vaker voor bij PD patiënten. In multivariate analyse bleek jeuk bij zowel HD als PD patiënten gerelateerd aan het serum fosfaat, de restnierfunctie en de totale Kt/V (dus inclusief restfunctie), maar niet aan de dialyse Kt/V. Bij analyse van de Nederlandse PROMS/RENINE registry (van der Willik, NDT 2022) rapporteerde 50% van de dialysepatiënten jeuk, die bij 70% persisterend aanwezig was en geassocieerd was met significant lagere fysieke en mentale QOL en hoger percentage slaapstoornissen (70% vs 52%) en psychologische problemen (36% vs 19%).
In Nederland blijken patiënten de ernst van hun jeuk vaak niet te vermelden omdat zij vele andere problemen zoals moeheid, beperkte mobiliteit, afhankelijkheid van anderen, beperking bij hobby’s en slaapproblemen een hogere prioriteit geven (Tommel, Seminars in Dialysis 2022). Naast spontane rapportage van jeuk kan de landelijk geïmplementeerde PROMS een goede aanleiding vormen om het probleem jeuk verder te inventariseren, waarbij ook klachten van moeheid, slaapstoornissen en depressiviteit gevolg kunnen zijn van (extreem) hinderlijke jeuk.
Jeuk bij nierfalen wordt volgens literatuur vaker gezien bij patiënten met relatief hoog ureum, calcium, fosfaat en/of PTH. Oorzaak van jeuk bij nierfalen is echter grotendeels onbekend en waarschijnlijk multifactorieel bepaald zodat de behandeling gericht moet worden op de mogelijke oorzakelijke factoren. Jeuk bij nierfalen is meestal ’s nachts meer uitgesproken en kan leiden tot slaapstoornissen en daardoor tot moeheid en depressiviteit. Gezien hoge incidentie van jeuk bij eindstadium nierfalen dient alleen bij therapieresistentie of sterke klinische verdenking gedacht te worden aan andere systemische oorzaak waarbij het acroniem HUIDPASTA (Hodgkin, Uremie, Icterus, Diabetes, Psychogeen, Anemie, Senilitas, Toxicodermie en Ancylostoma = mijnworm) als ezelsbruggetje gebruikt kan worden.
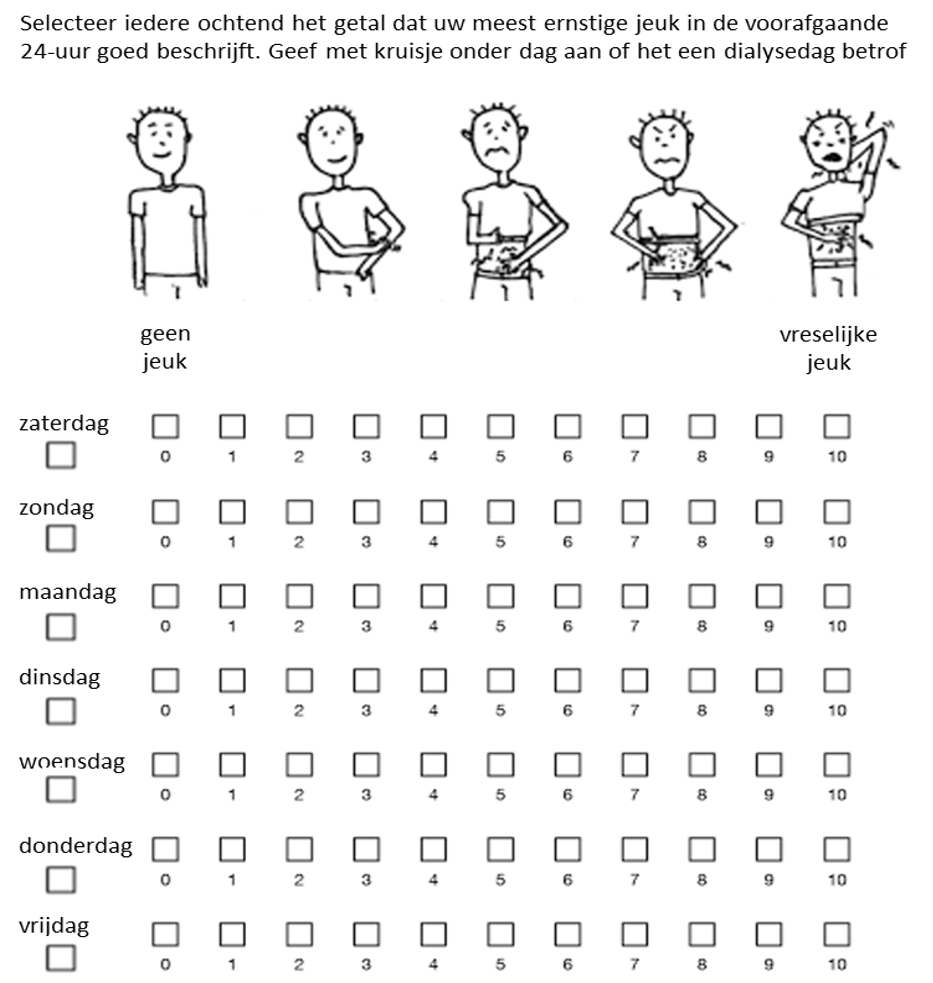
Een belangrijk probleem bij beoordeling van effectiviteit van de verschillende behandelingen is het grote placebo-effect in vrijwel alle studies waaronder ook de belangrijkste, grotere studies met gabapentin en difelikefalin. Het is derhalve van belang om de effectiviteit van de maatregelen bij de individuele patiënt zo veel mogelijk te kwantificeren met behulp van het eenvoudige en bewezen scoringsysteem voor jeuk bij nierfalen dat gebruik maakt van Visueel Analoge Schaal (VAS) zoals weergegeven in bijlage 1 (Worst Itch Numeric Rating Scale = WI-NRS; Vernon, Journal of Patiënt-Reported Outcomes 2021). Daarnaast is het zinvol om bij presentatie te inventariseren in hoeverre de jeuk slaapproblemen veroorzaakt en/of invloed heeft op kwaliteit van leven, werk en/of relaties. Tevens is het verstandig om na te gaan of er sprake is ven depressie, die (deels) gevolg kan zijn van de jeuk.
Gezien de vele mogelijke oorzaken van jeuk bij nierfalen, belangrijke placebo-effect, kans op bijwerkingen van de verschillende geneesmiddelen en hoge kosten van behandeling met difelikefalin met slechts beperkte effectiviteit is het zinvol om bij de behandeling een stappenplan te volgen en mogelijke effect van ingrijpende interventies na adequate behandelduur zo veel mogelijk te kwantificeren met meting van effect met VAS score voor jeuk (WI-NRS) gedurende 1-3 dagen.
Bijgaand pragmatisch stappenplan met vetgedrukte GRADE classificatie moet grotendeels beschouwd worden als practice point en dient in individuele gevallen aangepast te worden waarbij op basis van ernst van de klachten een of meerdere stappen tegelijkertijd genomen kunnen worden of zelfs overgeslagen kunnen worden. Bij verbetering met medicatie kan deze medicatie gecontinueerd worden bij initiëren van volgende stap als verbetering niet geleid heeft tot voldoende afname van de klachten.

Onderbouwing van stappenplan voor jeuk bij nierfalen:
Bij zeer veel medicijnen wordt jeuk als bijwerking beschreven en het is derhalve zinvol om na te gaan of er een coïncidentie bestaat tussen de jeuk en start met een nieuw geneesmiddel en in dat geval zo mogelijk dit nieuwe geneesmiddel op proef enige tijd te onderbreken. Zie onderstaande tabel uit voor mogelijke medicamenteuze oorzaken chronische jeuk zonder rash (uit “European S2k guideline on chronic pruritus” in Acta Derm Venereol 2019).
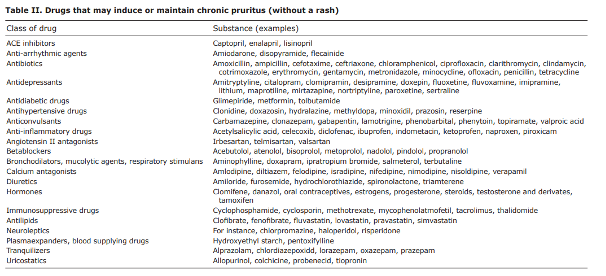
Advies:
Streef bij hemodialysepatiënten zonder restdiurese met 3x/week dialyse naar minimaal eKt/V van 1.2 per dialyse en bij patiënten met restfunctie of ander schema dan 3x/week een standaard Kt/V van minimaal 2.2 per week. Bij sterk gemotiveerde patiënten kan een proefperiode met een nog hogere dialysedosis geprobeerd worden (GRADE 2C)
Streef bij peritoneaaldialyse patiënten naar een Kt/V > 1.7
Advies: overweeg bij patiënten met ernstige jeuk gedurende minimaal 6 weken high-flux kunstnieren toe te passen en bij goede vaattoegang met een bloedflow ruim boven de 300 ml/min dan tevens HDF te proberen.
Advies:
Lokale toepassing van tacrolimus houdende zalven is niet effectief gebleken in een erg kleine RCT in hemodialysepatiënten en wordt mede gezien verhoogde risico op huidmaligniteiten derhalve niet geadviseerd
Advies:
Vermijd gegeneraliseerde toepassing van capsaïcine of tacrolimus houdende zalven
Menthol heeft een analgetisch, koelend effect op de huid dat gunstig kan zijn bij jeuk en tot stand komt door binding aan de TPRM8 (transient receptor potentials melastatin subfamily 8) receptor die tot zelfde familie behoort als de TRPV1 capsaïcine receptor. In één RCT bleek zalf met een combinatie van 2 nieuwe agonisten van de TPRM8 receptor chronische jeuk in patiënten zonder nierfalen significant meer te verminderen dan vehikel (Ständer, J Eur Acad Dermatol Venereol 2017)
Advies:
Overweeg bij chronische jeuk bij nierfalen gedurende 4 weken te behandelen met 2xdd vette zalf met menthol (bijvoorbeeld 1% levomenthol in lanettecrème 1 FNA)
Gunstig effect van antihistaminica wordt toegeschreven aan mestcel stabiliserende effect door blokkade van de H1-receptor en/of sederende effect van binding aan centrale receptor door de eerste generatie antihistaminica zoals hydoxyzine en promethazine. Er is echter alleen voor de mestcel stabilisator cromoglicinezuur bij zowel lokale als systemische behandeling een gunstig effect op jeuk aangetoond, maar dit middel wordt in Nederland niet voor deze indicatie geadviseerd. In erg kleine gecontroleerde onderzoeken was hydroxyzine niet effectiever dan lokale therapie (Nakhaee, Iran J Kidn Dis 2015) en was loratadine niet effectiever dan naltrexon, waarbij beide middelen overigens nauwelijks effect op jeuk hadden (Legroux-Crespel, Dermatology 2004). In de multidisciplinaire richtlijn chronische jeuk wordt aangegeven dat antihistaminica in conventionele dosis bij interne ziekten niet bewezen effectief zijn, maar in de bijbehorende referentie wordt dit niet goed onderbouwd (O’Donoghue, Dermatol Ther 2005).
Bij de keuze voor een antihistaminicum dient rekening te worden gehouden met belangrijke renale klaring van middelen zoals hydroxyzine, (levo)cetirizine en acrivastine, die daardoor forse dosisaanpassingen vereisen of zelfs gecontraïndiceerd zijn (acrivastine). De niet sederende, selectieve H1 antagonisten (des)loratadine, fexofenadine en ebastine worden niet renaal geklaard en ook niet door hemodialyse verwijderd zodat deze middelen eerste keus zijn voor behandeling overdag. Als sederend effect rondom dialyse gewenst is kan het renaal geklaarde hydroxyzine in maximale dosis van 3x/week 25 mg gegeven worden of het sterker sederende, niet renaal geklaarde promethazine 25 mg dat ook alleen 1-2 uur voor de nacht gegeven kan worden.
Advies:
Overweeg proefbehandeling alleen als er geen belangrijke contraïndicaties zijn:
In meerdere, erg kleine en wat grotere RCT’s is aangetoond dat zowel gabapentin als pregabaline een significante reductie van jeuk bij nierfalen bewerkstelligen, waarbij helaas verschillende doseringen al dan niet met optitratie in de onderzoeken gebruikt werden maar wel steeds rekening werd gehouden met de forse renale klaring van deze middelen. In één kleine vergelijkende crossover RCT bleek er geen verschil in effectiviteit tussen gabapentin en pregabaline. Klachten als duizeligheid, slaperigheid en vermoeidheid worden frequent gerapporteerd en bij het continueren van de behandeling treedt er vaak gewenning op van de bijwerkingen. Bij hemodialysepatiënten kunnen deze bijwerkingen leiden tot een verhoogd valrisico en verwardheid. Bij intolerantie voor één van de middelen kan het andere middel geprobeerd worden.
Advies:
Start bij persisterende jeuk bij nierfalen gabapentin of pregabaline en geef bij intolerantie het andere middel:
Bij therapieresistente chronische jeuk dienen andere oorzaken dan nierfalen in deze fase zo nodig met aanvullend onderzoek uitgesloten te worden, waarbij voor een uitgebreid overzicht van mogelijke oorzaken wordt verwezen naar tabel IV uit “European S2k guideline on chronic pruritus” (Acta Derm Venereol 2019) in bijlage 4.
Advies:
Verricht bij therapieresistente jeuk onderzoek om andere oorzaak dan chronische nierfalen uit te sluiten (zie tabel in bijlage 4)
In systematic reviews is aangetoond dat antidepressiva met name uit de groep van serotonine reuptake remmers (SSRIs zoals sertraline, paroxetine en escitalopram) chronische jeuk kunnen verminderen in meerdere patiënten groepen waaronder patiënten met chronische nierschade (CNS), maar dat het effect pas optreedt na 2-3 weken en maximaal is na 4-6 weken. Meeste ervaring is in deze patiënten opgedaan met sertraline, dat in een kleine dubbelblinde RCT bij hemodialysepatiënten na 4 weken tot significante reductie van jeuk leidde. Gunstige effect van SSRIs op jeuk bij onder andere CKD hangt waarschijnlijk deels samen met hun farmacologische effect op serotonine en histamine waardoor andere types antidepressiva zoals tricyclische antidepressiva zoals doxepine bij CNS mogelijk minder effectief zullen zijn. Het ligt voor de hand om deze behandeling vooral te proberen als er ook tekenen van depressie aanwezig zijn.
Advies:
Overweeg bij patiënten met duidelijke aanwijzingen voor depressie proefbehandeling met sertraline 2xdd 50 mg gedurende minimaal 6 weken
Er is volgens expert recommendation in de European guideline on chronic pruritus onvoldoende bewijs voor gunstig effect van systemische behandeling van chronische jeuk bij CNS met andere middelen zoals glucocorticoïden en andere immuunsuppressiva, de serotonine receptor antagonist ondansetron, leukotriene receptor antagonist montelukast, TNFα antagonisten en biologicals.
De mestcel remmer ketotifen is bij CKD wel effectief gebleken, maar in vergelijkende studie minder effectief dan gabapentin zodat dit middel ook ontraden wordt.
Advies:
Zie af van proefbehandeling met een ander oraal middel dan bovengenoemde middelen
In enkele erg kleine, ongecontroleerde onderzoeken bleek UVB fototherapie mogelijk gunstig effect te hebben op jeuk bij nierfalen waarschijnlijk door afname van proïnflammatoire cytokines en inductie van apoptose van mestcellen. In één RCT met nauwe band UVB bij hemodialyse patiënten kon geen verschil aangetoond worden met controlegroep, maar in een ander onderzoek bleken patiënten die gereageerd hadden op brede band UVB niet te reageren op nauwe band UVB.
Bij patiënten met immuunsuppressie is er een relatieve contra-indicatie tegen UVB gezien reeds verhoogde risico op huidmaligniteiten en bij SLE i.v.m. hun bekende fotosensibiliteit.
UVB behandeling kan tegenwoordig in thuissituatie toegepast worden.
Advies:
In het grote dubbelblinde, placebo gecontroleerde onderzoek van Fishbane (KALM1 studie, NEJM 2020) in de USA bij hemodialyse patiënten met matig tot ernstige jeuk bij nierfalen (WI-NRS>4, gemiddeld 7.2 bij inclusie) bleek difelikefalin na iedere dialyse 0.5 µg/kg na 12 weken bij 52% van de patiënten een daling van minimaal 3 punten in WI-NRS score te bewerkstelligen, hetgeen significant hoger was dan de 31% in de placebo groep. Anders geformuleerd heeft dus 20% van de patiënten evident voordeel van deze kostbare behandeling, die overigens ook significante verbetering gaf in de jeuk-gerelateerde QOL. Patiënten mochten in deze studie hun bestaande behandeling met antihistaminica, glucocorticoïden, opiaten, gabapentin of pregabalin ongewijzigd continueren, maar bij inclusie bleek dit voornamelijk antihistaminica te betreffen (bijna 40% van de geïncludeerde patiënten) en corticosteroïd houdende zalven (12% van de geïncludeerde patiënten). Het effect van difelikefalin in KALM1 onderzoek was onafhankelijk van bestaande antipruritus medicatie, dus onafhankelijk van het gebruik van antihistaminica. In een gepoolde analyse van de KALM1 en de nog niet gepubliceerde KALM2 studie (Kidney Med 2022) bleek er geen significant effect van difelikefalin in de kleine subgroep van 59 patiënten die tijdens difelikefalin gabapentin of pregabaline gebruikten.
Het verschil in effect van difelikefalin en placebo nam geleidelijk toe tijdens het 12 weken durende onderzoek maar was al grotendeels bereikt na 6 weken. In een ander dose-finding onderzoek van dezelfde auteur Fishbane (Kidney Int Rep. 2020) bleek 8 weken behandeling met de laagste dosis van 0.5 µg/kg zeker zo effectief als de hogere doses van 1.0 µg/kg en 1.5 µg/kg zodat het niet zinnig is om de dosis te verhogen als een dosis van 0.5 µg/kg niet effectief is. Belangrijkste, reversibele bijwerkingen van difelikefalin waren mild tot matig ernstige diarree, braken en duizeligheid, waardoor slechts enkele patiënten de behandeling staakten. Er was geen verschil in ernstige bijwerkingen met onder andere 2% hyperkaliëmie in zowel difelikefalin als placebo groep.
Deze resultaten werden bevestigd in een Japanse studie bij hemodialyse patiënten, waarbij placebo bij 30-35% van de patiënten 4 punt daling van VAS score liet zien en difelikefalin 55-60% met maximaal effect na circa 6 weken. (Narita, JAMA Netw Open 2022)
Aangezien difelikefalin hoge affiniteit heeft voor perifere kappa opiaatreceptor met zeer beperkte cerebrale penetratie mist dit middel de centrale bijwerkingen van andere opiaten en lijkt de kans op verslaving erg klein. Verder lijken er geen drug-drug interacties te bestaan met overige opiaten.
Inmiddels is er een fase 2 onderzoek gestart met oraal difelikefalin bij CNS patiënten zonder dialyse.
Advies:
Hoe lang u al last heeft van deze (ernstige) jeuk (in weken of maanden): …………………………….
Is jeuk ontstaan na starten van nieuw geneesmiddel: ja/nee. Zo ja: welk geneesmiddel: ……………….
Kruis vakje dat beste past bij invloed van de jeuk op uw slaap:

Kruis vakje dat beste past bij invloed van de jeuk op uw dagelijkse activiteiten (werk, hobby’s, sociale contacten):

Zie ook informatie op website www.huidziekten.nl (Jeuk (puritus, prurigo), oorzaken en behandeling van jeuk (patientenfolder) (huidziekten.nl)
Algemene maatregelen:
Behandeling met zalf (via drogist of apotheek en deels op voorschrift van arts):

© 2022. Alle rechten voorbehouden
Beoordeeld door Nederlandse Vereniging voor Dermatologie en aangepast op basis van hun commentaar.
Aangezien het hele stappenplan voor groot deel berust op expert opinion moet dit als practice point gezien worden waarbij een centrum er voor kan kiezen om af te wijken van de volgorde in dit plan.